Che cos’è l’acne?
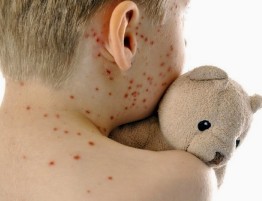
Si tratta di una patologia del follicolo pilosebaceo tipica dell’adolescenza con una prevalenza nel sesso femminile nella fascia di età 10-12 aa. e in quello maschile tra i 16 e i 18 aa; è accompagnata da seborrea e si caratterizza per manifestazioni cliniche polimorfe. Inizialmente si formano i comedoni, i cosiddetti punti neri e successivamente compaiono le papule o le pustole, i brufoli; nei casi più gravi, è possibile l’evoluzione in noduli o cisti. Le localizzazioni tipiche sono al volto, al collo, al torace e al dorso. L’acne può essere severa e complicarsi con cicatrici permanenti con conseguente danno estetico e psicologico.
Si distingue in giovanile e tardiva, cioè post-adolescenziale o dell’adulto.
- l’acne giovanile compare al momento dello sviluppo sessuale e può guarire dopo questo periodo o perdurare nell’età adulta;
- l’acne tardiva compare nell’adulto anche senza manifestazioni in età giovanile.
Dal punto di vista clinico, si parla di acne comedonica, cistica o conglobata a seconda che prevalgano i comedoni o le cisti.
Quali sono i segni dell’acne?
La comparsa di comedoni o punti neri, di foruncoli, di cisti e di noduli su viso, collo, petto e schiena. Normalmente, non si tratta di una patologia grave ma, nei casi più seri, per evitare la comparsa di cicatrici e segni permanenti, è bene rivolgersi ad un dermatologo.
Quali sono le cause dell’acne?
L’acne presenta una familiarità, cioè una predisposizione specifica a sviluppare questo disturbo. Intervengono poi fattori esterni come l’igiene, i disordini alimentari e, soprattutto, lo stress. Lo stress può far peggiorare l’acne ed l’aggravamento dell’acne, a sua volta, può provocare stress: si crea così un circolo vizioso. Al contrario di quanto si crede comunemente, alimenti molto grassi quali cioccolato, insaccati, formaggi, non creano l’acne. Tuttavia, un’alimentazione ipercalorica può aggravare un’acne già in atto. L’interazione tra ormoni, cheratina, sebo e batteri determina il decorso e la prognosi della malattia. Inizia solitamente in età puberale, quando un aumento degli androgeni causa una ipertrofia funzionale dell’apparato pilosebaceo. Le lesioni dell’acne infiammatoria comprendono papule, pustole e noduli o cisti. Le lesioni della forma non infiammatoria comprendono comedoni aperti e chiusi, cioè, punti neri e punti bianchi. All’inizio, l’aumento di spessore della cute, dovuto ad un incremento di spessore dello strato corneo dell’epidermide, determina l’ostruzione del follicolo pilosebaceo; successivamente, si formano i comedoni, composti da sebo, cheratina e microrganismi, particolarmente il Propionibacterium acnes i cui enzimi scindono i trigliceridi del sebo in acidi grassi liberi (AGL) che sono molto irritanti per le pareti del follicolo pilifero. La ritenzione di sebo e la dilatazione del follicolo possono portare alla formazione di cisti. La rottura del follicolo, con la liberazione nei tessuti di AGL, prodotti batterici e cheratina, induce una reazione infiammatoria che solitamente sfocia nella formazione di un ascesso. Questi ascessi vanno incontro a guarigione, con residui cicatriziali, nei casi più gravi. Di solito, l’acne guarisce spontaneamente, ma il tempo per la remissione non è prevedibile.La comparsa degli ormoni nel periodo dell’adolescenza causa l’aumento di volume delle ghiandole sebacee e l’inizio della produzione del sebo. Il sebo è una secrezione oleosa, che serve a proteggere la cute dalle infezioni, ma in alcuni soggetti maggiormente predisposti ha un’azione irritante e induce la formazione del comedone. Questo è come un tappo che impedisce lo scorrimento del sebo dalla ghiandola alla superficie della cute. I grassi che compongono il sebo, ristagnando, si degradano e diventano irritanti. Si sviluppano in eccesso i batteri. Infine, può avvenire la distruzione del follicolo con la formazione della relativa cicatrice.
Quale è il comportamento corretto?
Il paziente affetto da acne cerca di lavarsi con frequenza, spesso con molto sapone, nel tentativo di «asciugare» la cute seborroica e acneica; purtroppo, questo aumenta la secrezione di sebo e l’irritazione e, quindi, peggiora l’acne. Dunque, occorre lavarsi poco, senza strofinare ed utilizzare poco sapone. Nei casi con molta infiammazione, poi, il sapone va sostituito con una crema da lavaggio. Inoltre, lo schiacciamento dei punti neri o dei foruncoli provoca una diffusione dell’infiammazione, quindi aumenta la possibilità di formazione di cicatrici. Allo stesso modo, è da evitare la pulizia del volto dall’estetista.
Diagnosi
La diagnosi è di tipo clinico e al dermatologo spetta individuare le concause e indagare su eventuali comportamenti sbagliati, al fine di consigliare il trattamento più adatto alle esigenze del paziente.
Terapia
L’acido retinoico, un derivato della vitamina A, allo 0,025%, 0,05%, 0,1% in crema, allo 0,1% in lozione oppure allo 0,01% o 0,025% in gel è spesso efficace. Va applicato con molta cautela, ricoprendo con un solo strato l’intera area interessata, di sera o a sere alterne, in caso di forte irritazione. Vanno protetti dall’applicazione gli occhi, i solchi nasogenieni e le piccole rugosità labiali. L’acido retinoico in forma liquida deve essere applicato con l’ausilio di un cotton fioc. L’esposizione alla luce solare e l’uso di altri topici devono essere limitati per evitare gravi fenomeni irritativi. Con l’uso dell’acido retinoico l’acne, inizialmente, può peggiorare; infatti, per assistere ad un miglioramento è necessario attendere di solito 3-4 settimane.
Altri medicinali ad uso topico comprendono il benzoilperossido al 5-10%, l’ossitetraciclina e varie associazioni di resorcina solforosa; di solito, vanno impiegate due volte al giorno, oppure con un preparato applicato la sera e un altro il mattino successivo. Le tetracicline orali possono essere di aiuto nell’acne pustolosa superficiale.
La terapia farmacologica può essere integrata con il micropeeling. Il micropeeling consiste nel frizionare le zone interessate dall’acne con una lozione glicoalcolica composta da acido glicoloco e acido salicilico a bassa concentrazione. Questa lozione disinfetta e aumenta l’azione desquamante, liberando i follicoli dai comedoni e quindi, nel tempo, spegnendo l’acne. Poiché la tecnica del micropeeling non comporta l’uso di farmaci, il trattamento può essere fatto da tutti e protratto fino a quando l’acne non regredisce spontaneamente. Nei casi più severi, si può associare al micropeeling la terapia fotodinamica che consiste nell’azione combinata di una sostanza fotosensibilizzante, di luce e di ossigeno.